Нарушения водных секторов и пути их коррекции у родильниц с преэклампсией
19 городская клиническая больница
РОССИЙСКАЯ АКАДЕМИЯ МЕДИЦИНСКИХ НАУК
ГОСУДАРСТВЕННОЕ УЧРЕЖДЕНИЕ
НАУЧНО-ИССЛЕДОВАТЕЛЬСКИЙ ИНСТИТУТ
ОБЩЕЙ РЕАНИМАТОЛОГИИ
На правах рукописи
Назаров Борис Федорович
Нарушения водных секторов
и пути их коррекции
у родильниц с преэклампсией
14.00.37 – анестезиология и реаниматология
Диссертация на соискание ученой степени
кандидата медицинских наук
Научный руководитель
доктор медицинских наук, профессор
член-корреспондент РАМН,
Мороз Виктор Васильевич
Москва - 2006
СПИСОК СОКРАЩЕНИЙ
| Аланин-глутамиламинотрансфераза | АЛТ |
| Артериальное давление диастолическое | АДд |
| Артериальное давление систолическое | АДс |
| Артериальное давление среднее | АДср |
| Аспартат-глутамиламинотрансфераза | АСТ |
| Биоимпедансная спектрометрия | БИС > |
| Гамма-глутамиламинотрансфераза | ГГТ |
| Импеданс торса | ИмТ |
| Интерстициальная жидкость | ИЖ |
| Инфузионная терапия | ИнфТ |
| Кесарево сечение | КС |
| Кислотно-основное состояние | КОС |
| Минутный объем кровообращения | МОК |
| Общая вода организма | ОВО |
| Общее периферическое сопротивление | ОПС |
| Объем внеклеточной жидкости | ВКЖ |
| Объем клеточной жидкости | КЖ |
| Объем циркулирующей крови | ОЦК |
| Объемная компрессионная осциллометрия | ОКО |
| Полиорганная недостаточность | ПОН |
| Триглицериды | ТГ |
| Ударный объем сердца | УО |
| Холестерин | ХС |
| Холестерин высокой плотности | ХС ЛПВП |
| Холестерин липопротеиды низкой плотности | ХС ЛПНП |
| Холестерин липопротеиды очень низкой плотности | ХС ЛПОНП |
| Щелочная фосфатаза | ЩФ |
ВВЕДЕНИЕ
АКТУАЛЬНОСТЬ .
Несмотря на значительные достижения медицинской науки, в том числе и реаниматологии, сохраняется высокий процент осложнений и летальности у родильниц с преэклампсией в раннем послеродовом периоде. Так, по данным Кулакова В.И. и соавт., 1998, в мире ежегодно умирает 585000 женщин от причин, связанных с осложнениями беременности и родов, среди которых на долю преэклампсии приходится 20-30%. Больные с преэклампсией составляют основную группу риска по развитию различных осложнений в послеродовом периоде (Шалина Р.И., 1995).В патогенезе преэклампсии ключевую роль играет генерализованный вазоспазм, повышение сосудистой проницаемости, задержка воды и натрия в организме с последующим развитием гипоксии, расстройством функции центральной нервной системы, почек, печени и других органов, глубоким нарушением обмена веществ. Сочетание гиповолемии и вазоспазма при тяжелой преэклампсии считается причиной синдрома гипоперфузии и тканевой гипоксии (Шифман Е.М., 2001). Отеки - один из триады симптомов этого осложнения беременности - являются лишь внешним проявлением нарушения распределения жидкости между внеклеточным и внутриклеточным секторами. При тяжелых формах преэклампсии дисгидрия и тканевая гипоксия сохраняются в послеродовом периоде ( Абрамченко В. В. , 2000) . Эти изменения могут усугубляться, приводя к развитию полиорганной недостаточности.
Интерпретация общепринятых показателей диагностики преэклампсии и ее тяжести (артериальное и центральное венозное давление, величина периферических отеков, уровень белка крови и степень протеинурии и т.п.) у родильниц, зачастую, не дает представления о характере и выраженности патологического процесса, что затрудняет выбор лечебной тактики. В литературе имеются сообщения об исследовании водно-секторальных нарушений у беременных в различные гестационные периоды ( Башмакова Н.В., Черданцева Г.А., Медвинский И.Д. и соавт., 2001; Шифман Е.М., 2000.). Однако нет данных о том, в течение какого времени после родоразрешения сохраняется водный дисбаланс, какую роль играют водно-секторальные нарушения в возникновении критических состояний у родильниц, требуется ли специфическая терапия для устранения дисгидрии. Классические методы исследования водных сред организма, например, разведение радиоизотопных индикаторов, бромида натрия и других веществ технически сложные и имеют высокий риск осложнений. Для неинвазивного определения водных секторов организма предложен метод биоимпедансной спектрометрии , об использовании которого у беременных и родильниц в литературе имеются единичные сообщения ( Бахтина Т. П. , 2001; Plank L . D ., 1998 ) .
Следует отметить, что при проведении инфузионно-трансфузионной терапии особое значение приобретает применение объективных методов контроля водных секторов, гемодинамики, газообмена, метаболизма для оценки эффективности проводимого лечения родильниц с преэклампсией (Шифман Е.М., 2001).
Основными задачами инфузионной терапии в послеродовом периоде у больных с тяжелой преэклампсией являются: коррекция объема и реологических свойств крови, нормализация внеклеточного и внутриклеточного секторов, улучшение микроциркуляции. Патогенетически обосновано включение в комплексную терапию растворов, нормализующих внутри- и внесосудистое распределение жидкости и обладающих антигипоксическим действием. В настоящее время в клинической практике для восстановления объема циркулирующей крови и уменьшения интерстициальной гипергидратации широкое распространение получили препараты на основе гидроксиэтилкрахмала (Сидорова И.С., 2003, Шифман Е.М., 2001) . Для коррекции гипоксии и нормализации метаболических процессов в тканях при ряде патологических состояний применяется раствор янтарной кислоты – реамберин (Оболенский С.В., 2003).
Таким образом, актуальным является исследование, направленное на выявление водно-секторального дисбаланса в послеродовом периоде у родильниц с преэклампсией и изучение влияния различных инфузионных растворов на гемодинамику, метаболический статус и распределение водных секторов у этой категории больных.
ЦЕЛЬ ИССЛЕДОВАНИЯ:
Улучшить результаты лечения больных с преэклампсией путем оценки и коррекции водно-секторальных нарушений в послеродовом периоде.
ЗАДАЧИ ИССЛЕДОВАНИЯ:
• Изучить состояние водных секторов организма у родильниц при нормально протекающей беременности.
• Определить типичные виды водно-секторальных нарушений в послеродовом периоде у больных с преэклампсией.
• Изучить влияние гидроксиэтилированного крахмала на водно-секторальные нарушения, гемодинамику и кислотно-основное состояние у родильниц с преэклампсией.
• Определить гемодинамические и метаболические эффекты комбинированного применения гидроксиэтилированного крахмала и реамберина у родильниц с преэклампсией.
НАУЧНАЯ НОВИЗНА.
Впервые получены данные о состоянии водных секторов в послеродовом периоде у родильниц с преэклампсией и при нормально протекающей беременности. Выя влена достоверная связь между степенью изменения водных секторов и тяжестью состояния в послеродовом периоде.
Показано, что дисгидрия в раннем послеродовом периоде у родильниц с преэклампсией проявляется в виде увеличения общей воды организма и объема интерстициальной жидкости.
Впервые получены данные о нормализации водно-секторальных нарушений, кислотно-основного состояния, биохимических показателей крови при комбинированной терапии гидроксиэтилированным крахмалом и реамберином в раннем послеродовом периоде у родильниц с преэклампсией.
Доказано, что инфузионная терапия гидроксиэтилкрахмалом и реамберином в раннем послеродовом периоде приводит к увеличению доставки и потребления кислорода, нормализации коэффициента экстракции кислорода, уменьшению проявлений гипоксии.
НАУЧНЫЕ ПОЛОЖЕНИЯ, ВЫНОСИМЫЕ НА ЗАЩИТУ
• Длительность и выраженность водно-секторальных нарушений у родильниц определяет тяжесть состояния в раннем послеродовом периоде и зависит от степени тяжести преэклампсии.
• Включение в состав инфузионной терапии в послеродовом периоде у родильниц с преэклампсией гидроксиэтилированного крахмала способствует нормализации водно-секторальных изменений.
• Комбинированное применение гидроксиэтилированного крахмала и реамберина в послеродовом периоде у родильниц с преэклампсией и метаболическим ацидозом способствует нормализации водно-секторальных изменений, кислотно-основного состояния и приводит к снижению числа осложнений и длительности лечения.
ПРАКТИЧЕСКАЯ ЗНАЧИМОСТЬ.
Состояние водных секторов определяет тяжесть состояния родильниц с преэклампсией.
Разработан алгоритм инфузионной терапии в послеродовом периоде родильниц с преэклампсией. Родильницам с тяжелой преэклампсией без нарушения кислотно-основного состояния в состав инфузионной терапии целесообразно включение гидроксиэтилированного крахмала. Родильницам с тяжелой преэклампсией и метаболическими нарушениями в 1-2 сутки после родоразрешения целесообразно в состав инфузионных сред включать реамберин и гидроксиэтилированный крахмал.
Метод биоимпедансной спектрометрии может применяться для определения вида дисгидрии и контроля эффективности проводимой терапии в раннем послеродовом периоде у родильниц с преэклампсией.
Внедрение в клиническую практику разработанного алгоритма терапии послеродового периода при тяжелой преэклампсии позволило уменьшить длительность лечения родильниц в отделении интенсивной терапии на 14%.
АПРОБАЦИЯ РАБОТЫ.
Работа выполнена в соответствии с планом НИР клинического отдела НИИ общей реаниматологии РАМН.
Результаты работы были доложены на международной конференции «Критические и терминальные состояния. Патофизиология и терапия», Москва, 2002; Конгрессе анестезиологов-реаниматологов Центрального федерального округа, Москва, 2003 г .; конференции «Критические технологии в реаниматологии», Москва, 2003; конференции «Реаниматология. Ее роль в современной медицине» Москва, 2004; на XI и XII Российских национальных конгрессах «Человек и лекарство», Москва, 2004, 2005; 4-ой и 6-ой сессиях МНОАР, Голицино, 2004, 2006; на открытом заседании Ученого Совета ГУ НИИ общей реаниматологии РАМН 21 апреля 2006 г .
ОБЪЕМ И СТРУКТУРА РАБОТЫ
Диссертация изложена на 115 страницах компьютерного текста, состоит из введения, 4-х глав (обзор литературы, характеристики клинических наблюдений и методов исследования, результатов исследования, обсуждения и заключения), выводов, практических рекомендаций. Работа иллюстрирована 11 таблицами, 23 рисунками. Указатель литературы включает 212 источников, из которых 72 отечественных и 140 зарубежных авторов.
Исследование динамики показателей водно-секторального баланса, гемодинамики, кислотно-основного состояния, биохимии крови в послеродовом периоде у родильниц с преэклампсией средней и тяжелой степени были выполнены в отделениях реанимации ГКБ им. С.П. Боткина и в родильном доме ГКБ № 70 в период с 2000 по 2004 гг. Обследовано 74 родильницы.
Исследование состоит из двух частей (А и Б).
В части А мы проводили сравнительную оценку водно-секторальных нарушений у здоровых родильниц и родильниц с преэклампсией в раннем послеродовом периоде.
В части Б - оценивали эффективность внутривенного применения гидроксиэтилированного крахмала и комбинированного использования растворов гидроксиэтилированного крахмала и реамберина в послеродовом периоде у родильниц с преэклампсией.
Критерии включения в исследование:
1) Наличие преэклампсии средней и тяжелой степени, оцененной по шкале преэк лампсии Американской ассоциации акушеров и гинекологов, которая легла в основу классификации ВОЗ: а) АД в покое > 160 мм . рт. ст. (систол.) или > 110 мм . рт. ст. (диастол.) при двух измерениях, произведенных в течение 6 часов; б) протеинурия более 5 г в суточной порции мочи; в) олигурия, менее 400 мл мочи в сутки; г) неврологические и/или зрительные нарушения (нарушения сознания, головная боль, ухудшение зрения); д) отек легких или цианоз; е) боли в эпигастрии и/или правом подреберье; ж) дисфункция печени неизвестной этиологии; з) тромбоцитопения;
2) первые сутки послеродового периода;
3) возраст родильниц от 17 до 45 лет;
4) отсутствие сопутствующих хронических заболеваний в стадии декомпенсации (клинически выраженной недостаточности кровообращения, тяжелой формы ИБС, тяжелого сахарного диабета, неврологических, гематологических заболеваний).
В части А обследовано 54 родильницы, которые были разделены на 3 группы (табл.1).
Таблица 1
Характеристика родильниц, включенных в часть А исследования
| Показатель | Значения показателей | ||
|---|---|---|---|
| 1 группа (1А) (n=20) | 2 группа (2А) (n=12) | Контрольная группа К) (n=22) | |
| Возраст (годы) | 27,1±7,2 | 31,5±8,8 | 26,6 ± 4,6 |
| Масса тела (кг) | 71,4 ±8,6 | 71,1 ±5,3 | 69,8 ± 7,2 |
| Рост (см) | 164,8 ± 6,2 | 162,4 ± 6,7 | 165,7 ±7,1 |
| Срок беременности при родоразрешении (нед) | 34 - 39 | 37 – 39 | 37 – 40 |
В 1 -ю группу (группа 1А) вошли 20 родильниц с преэклампсией средней степени тяжести, состояние которых требовало наблюдения и лечения после родоразрешения в условиях палаты интенсивной терапии родильного дома.
2 группу (группа 2А) составили 12 больных с тяжелой преэклампсией, переведенные для лечения в отделение реанимации ГКБ им. С.П.Боткина. Степень тяжести по APACHE II больных 3 группы составила 22-28 баллов. Всем больным 3-й группы проводили контролируемую механическую вентиляцию легких с управляемым объемом (респираторы РВ-7200-АЕ), медикаментозную седацию диазепамом (0,02–0,25 мг/кг/час), дроперидолом (0,01-0.03 мг/кг/час), по показаниям использовались наркотические анальгетики (морфин 0,04-0,1 мг/кг/ч). Инфузионная терапия проводилась в соответствии с потребностями больных с динамическим контролем распределения водных секторов. 5 родильницам, в связи с развитием сепсиса, выраженными водно-секторальными нарушениями в комплекс терапии была включена гемофильтрация.
В контрольную группу включены 22 пациентки с нормально протекающей одноплодной беременностью, которым произведено кесарево сечение по различным причинам, не связанным с преэклампсией (дискоординация родовой деятельности, рубец на матке, поперечное положение плода).
В исследование части Б включены 42 родильницы. Все обследуемые в этой части исследования родильницы были разделены на 3 группы (табл.2).
1-я группа (1Б) включала 10 родильниц с тяжелой формой преэклампсии с нормальными показателями кислотно-основного состояния крови. Инфузионная терапия родильницам 1Б группы включала 6% раствор гидроксиэтилированного крахмала в объеме 5 мл/кг и физиологический раствор 5 мл/кг, которые вводили в первые сутки послеродового периода со скоростью 4-5 мл/мин.
Во 2-ю группу (2Б) вошли 10 родильниц с тяжелой преэклампсией и метаболическим ацидозом (в венозной крови ВE < -3,5; АВ < 22 ммоль/л). В состав инфузионной терапии больных этой группы входили растворы ГЭК и реамберина. Для инфузии использовали хета-гидроксиэтилированный крахмал с молекулярной массой 450 000 Д и реамберин, представляющий собой изотонический 1,5% раствор натрий-метилглюкаминовой соли янтарной кислоты со сбалансированным содержанием электролитов - натрия, калия, магния, хлора. Использовалась следующая методика введения: на первые сутки после родов последовательно внутривенно капельно вводили 6% раствор гидроксиэтилированного крахмала в дозе 5 мл/кг со скоростью 5 мл/мин и раствора реамберина в дозе 5 мл/кг - 4 мл/мин.
Таблица 2
Характеристика родильниц, включенных в часть «Б» исследования
| Показатель | Значения показателей | ||
| 1 группа (1Б) (n=10) | 2 группа (2Б) (n=10) | Контрольная группа (К) (n=22) | |
| Возраст (годы) | 27,8±7,3 | 30,9±8,1 | 26,6 ± 4,6 |
| Масса тела (кг) | 71,4±5,1 | 73,6±6,2 | 69,8 ± 7,2 |
| Рост (см) | 163,1±5,4 | 162,2±7,6 | 165,7 ±7,1 |
| Срок беременности при родоразрещении (нед) | 36-40 | 36-40 | 37 – 40 |
3-ю группу, контрольную, составили 22 родильницы с нормально протекающей одноплодной беременностью, которым было произведено кесарево сечение по различным показаниям, не связанным с преэклампсией (дискоординация родовой деятельности, рубец на матке, поперечное положение плода). Инфузионная терапия этим родильницам в первые сутки после кесарева сечения включала физиологический раствор в объеме 10 мл/кг, который вводился со скоростью 4 мл/мин.
Различий по степени тяжести преэклампсии, оцененной по шкале тяжести преэклампсии Американской ассоциации акушеров и гинекологов, между группами 1Б и 2Б не выявлено.
Протокол исследования. В части А исследование водно-секторальных и гемодинамических изменений проводили в три этапа: I этап – 1-е сутки после родоразрешения, исходное состояние; II этап – 3-и сутки послеродового периода; III этап – 5-е сутки после родоразрешения. Объем водных секторов определяли методом биоимпедансной спектрометрии. Оценивали общее содержание воды в организме, объем внеклеточной и интерстициальной жидкости, объем циркулирующей крови. Измерения на каждом этапе проводили троекратно, учитывая средний результат.
В части Б исследование проходило также в три этапа, I этап – 1-е сутки после родоразрешения, до начала инфузионной терапии; II этап – 3-и сутки после родоразрешения; III этап – 5-е сутки послеродового периода. Кроме оценки водно-секторальных изменений биоимпедансным методом, осуществляли неинвазивный гемодинамический мониторинг методом объемной компрессионной осциллометрии с помощью прибора АПКО призводства ООО «Глобус». Оценивали АД, частоту сердечных сокращений, сердечный индекс, ударный индекс, общее периферическое сопротивление, расчетным методом определяли индекс доставки кислорода, индекс потребления кислорода и коэффициент экстракции кислорода.
Кислотно-основной статус определяли из проб артериальной и венозной крови газоанализатором ABL-500. Оценивали pH крови, буферную емкость (ВЕ), актуальный бикарбонат (АВ), сатурацию венозной крови ( SvO 2 ). Пробы крови забирались одновременно с измерением гемодинамики и определением водных секторов.
Оценку состояния системы кровообращения проводили методом объемной компрессионной осцилометрии. Измеряли следующие показатели кровообращения: артериальное давление (систолическое, диастолическое, среднее), частота сердечных сокращений, ударный и минутный объем кровообращения, сердечный индекс, ударный индекс, общее периферическое сопротивление.
Определение показателей биохимического состава плазмы крови осуществляли на автоматическом анализаторе Cobas Mira Plus . Кровь для исследования брали из вены на 1-е, 3, 5-е сутки после родов. В плазме крови определяли активность аланин-, аспартат-, гаммаглутаминотрансфераз (АЛТ, АСТ, ГГТ) и щелочной фосфатазы (ЩФ), а также концентрацию билирубина, общего белка, мочевины, креатинина и общего кальция. Для оценки состояния липидного обмена определяли концентрацию триглицеридов (ТГ), общего холестерина (ХС) и холестерина высокой, низкой и очень низкой плотности (ХС ЛПВП, ХС ЛПНП и ХС ЛПОНП).
Статистический анализ проводили с использованием пакета прикладных программ Statistica. Достоверность различий между группами оценивали по t –критерию Стьюдента при p < 0,05.
РЕЗУЛЬТАТЫ ИССЛЕДОВАНИЯ
Часть А. Сравнительная оценка водно-секторальных нарушений у здоровых родильниц и родильниц с преэклампсией в раннем послеродовом периоде. При анализе водно-секторальных изменений в раннем послеродовом периоде выявлено, что при нормально протекающей беременности (контрольная группа) на первые сутки после родоразрешения общее количество воды в организме на 5,92± 1,34 л (р<0,05) больше, чем у небеременных . Для сравнения мы использовали нормы, разработанные производителями аппарата АВС-01-Медасс, которые были получены при обследовании небеременных женщин. Увеличено содержание
Таблица 3
Изменения водных секторов в послеродовом периоде при нормальной беременности, M ± m
| Показатель | Значения показателей | |
| Группа небеременных* | Контрольная группа ( n =22), 1 сутки | |
| ОВО, л | 42,72±4,31 | 48,64±6,93 |
| ВКЖ, л | 11,83±1,29. | 14,80±4,71 |
| КЖ, л | 31,06±5,76 | 32,46±8,94 |
| ИЖ, л | 7,10±1,98 | 8,14±2,20. |
| ОЦК, л | 4,57±0,72 | 5,15±0,96 |
| ВКЖ/ОВО | 0,27 | 0,30 |
* - расчетные нормы, предлагаемые компьютерной программой аппарата АВС-01-Медасс.
внеклеточной жидкости на 2,97± 1,05 л (р<0,05), как за счет интерстициального компонента, так и ОЦК. Возрастает соотношение ВКЖ/ОВО, что отражает увеличение объема внеклеточной жидкости.
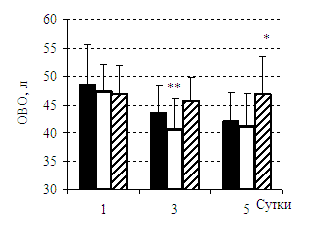
Рис. 1. Динамика объема общей воды организма у больных 1А, 2А, контрольной групп, M ± m .
Белые столбики – группа 1А, полосатые столбики – группа 2А, черные – контрольная группа. * - достоверные различия с контрольной группой, р<0.05; ** - достоверные различия с первыми сутками в группе, p <0,05.
У родильниц с преэклампсией на первые сутки после родоразрешения имеется увеличение общей воды организма по сравнению с небеременными в среднем на 5 л (табл.4, рис.1). Аналогичные изменения выявлены и в контрольной группе при нормально протекающей беременности. Однако у больных с преэклампсией увеличение ОВО происходит за счет внеклеточной жидкости, ее интерстициального компонента, тогда как в контрольной группе выявлено равномерное увеличение всех водных секторов. У больных с преэклампсией возрастает соотношение ВКЖ/ОВО до 0,35-0,37 по сравнению с контрольной группой (0,3) и расчетной нормой (0,27), что отражает увеличение объема внеклеточной жидкости. У родильниц в контрольной группе (здоровые родильницы) объем общей воды организма имеет тенденцию к снижению с 48,6 + 6,93 л в 1-е сутки после родов до 42,1 + 5,1 к 5 суткам.
Таблица 4
Динамика объема общей воды организма и объема циркулирующей крови у родильниц 1А, 2А и контрольной групп, M ± m
| Сутки | 2А группа ( n =20) | 3А группа ( n =12) | Контрольная группа ( n=22) | |||
| ОВО, л | ОВО, л | ОЦК, л | ОЦК, л | ОВО, л | ОЦК, л | |
| 1 | 47,4±4,7 | 6,75±1,29 | 46,9±5,1 | 5,52±0,53 | 48,6±6,9 | 5,15±0,96 |
| 3 | 40,5±5,6** | 6,27±1,32 | 45,7±6,0 | 4,65±0,18 | 43,7±4,7 | 4,92±0,44 |
| 5 | 41,1±4,1 | 5,44±0,55 | 46,9±6,6* | 5,37±0,30 | 42,1±5,1 | 5,30±1,02 |
* - достоверные различия с контрольной группой, р<0,05
** - достоверные различия с первыми сутками в группе, p <0,05
У больных 1А (преэклампсия средней тяжести) и 2А групп (тяжелая преэклампсия) ОВО в 1-е сутки не отличается от контрольной группы. К 3-им суткам в группе 1А отмечается достоверное снижение ОВО по отношению к 1-ым суткам, а в группе 2А у больных с тяжелой преэклампсией повышенное содержание ОВО остается в течение всего времени наблюдения и на 5 сутки достоверно выше (р<0,05), чем в контрольной группе - 46,9±6,6 против 42,1±5,1, что составляет 11,5%.
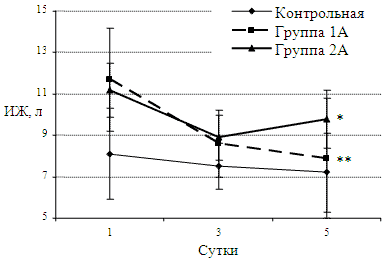
Наибольшие различия между группами 1А, 2А и контрольной выявлены по объему внеклеточной и интерстициальной жидкости (табл. 5, рис.2). ВКЖ и ИЖ в первые сутки наблюдения у больных 1А группы выше, чем в контрольной группе на 2,7 л (18%) и 2,6 л (32%) соответственно. Но к 5 суткам объем ВКЖ снижается до 12,9± 1,3 л , а ИЖ до 7,9± 2,9 л , что не отличается от величин в контрольной группе.
Таблица 5
Динамика внеклеточной и клеточной жидкости у родильниц 1А, 2А и контрольной групп, M ± m
| Сутки | 1А группа ( n =20) | 2А группа ( n =12) | Контрольная группа ( n =22) | |||
| ВКЖ, л | КЖ, л | ВКЖ, л | КЖ, л | ВКЖ, л | КЖ, л | |
| 1 | 17,5±4,3* | 28,7±6,3 | 15,3±1,5 | 32,1±4,5 | 14,8±4,7 | 32,5±8,94 |
| 3 | 14,1±3,4 | 25,9±5,6 | 14,8±1,2 | 28,9±5,0 | 12,3±1,5 | 30,5±3,49 |
| 5 | 12,9±1,3** | 27,8±4,4 | 15,6±1,3* | 30,9±4,1 | 11,7±2,4** | 29,8±5,5 |
* - достоверные различия с контрольной группой, р<0.05
** - достоверные различия с первыми сутками в группе, р<0,05
У больных 2А группы с тяжелой преэклампсией объем внеклеточной жидкости оставался высоким в течение всего времени наблюдения и составил 15,6± 1,3 л против 11,7± 2.4 л в контрольной группе (увеличен на 33%). Такие же изменения наблюдались по объему интерстициальной жидкости: у больных с тяжелой преэклампсией на 5 сутки исследования объем ИЖ составил 9,8± 1,4 л , тогда как в контрольной группе – 6,9± 1,9 л (увеличен на 42%).
|
Рис. 2 . Динамика объема интерстициальной жидкости у больных 1А, 2А, контрольной групп, M±m. * - достоверные различия с контрольной группой, р<0.05 ** - достоверные различия с первыми сутками в группе, p<0,05
У больных с преэклампсией средней тяжести имеется достоверное (р<0,05) увеличение внеклеточной и интерстициальной жидкости в 1-е сутки после родоразрешения по сравнению со здоровыми родильницами. К 5 суткам отмечали устойчивую тенденцию к нормализации объемов ВКЖ и ИЖ. У больных с тяжелой преэклампсией к 5 суткам после родоразрешения сохранялось достоверное (р<0,05) увеличение общей воды организма, внеклеточной и интерстициальной жидкости по сравнению с контрольной группой.
Часть Б. Оценка эффективности внутривенного применения гидроксиэтилированного крахмала и комбинированного использования растворов гидроксиэтилированного крахмала и реамберина в послеродовом периоде у родильниц с преэклампсией
Мы исследовали влияние комбинированного применения растворов гидроксиэтилированного крахмала (ГЭК) и реамберина на гемодинамику, метаболический статус и водно-секторальные нарушения у больных с тяжелой преэклампсией .
Для коррекции дисгидрии у родильниц с тяжелой преэклампсией мы применили раствор хета-гидроксиэтилированного крахмала. При выявлении у родильниц метаболического ацидоза, комплексная терапия включала комбинированное применение гидроксиэтилированного крахмала и препарата янтарной кислоты – реамберина.
У части больных с тяжелой преэклампсией наблюдался в послеродовом периоде метаболический ацидоз, уменьшение буферной емкости крови, низкую сатурацию венозной крови (табл.6). В связи с этим, все обследуемые больные с тяжелой преэклампсией были разделены на две группы: 1Б – с нормальными показателями кислотно-основного состояния и 2Б – с метаболическими нарушениями. Для коррекции метаболических нарушений в инфузионную терапию больных группы 2Б мы включили кроме гидроксиэтилкрахмала, раствор реамберина.
На фоне проводимой терапии ГЭК и реамберином у больных группы 2Б отмечается достоверное увеличение буферной емкости венозной крови к 3 суткам наблюдения. Сатурация венозной крови у больных группы 2Б в первые сутки была достоверно ниже, чем в контрольной.
Но в результате проводимой терапии к 5 суткам послеродового периода наблюдается достоверное увеличение SvO 2 по сравнению с исходными данными (р<0,05). У родильниц 1Б и 3 (К) групп статистически значимых изменений КОС мы не определили.
При анализе показателей кислородного статуса выявлено (табл.7), что у больных 1Б группы доставка кислорода исходно составила 504,9 ±31,6 мл/мин*м 2 , что соответствует нижней границе нормы. После инфузионной терапии ГЭК отмечается достоверное повышение доставки кислорода по сравнению с первыми сутками (рис.9). У больных 2Б группы в первые сутки послеродового периода доставка кислорода снижена, не соответствует нормальным значениям и меньше, чем у больных 1Б и 3 (К) групп. В процессе лечения после инфузионной терапии растворами ГЭК и реамберина отмечается достоверное увеличение доставки кислорода по сравнению с исходом. У больных контрольной группы доставка кислорода в течение всего времени наблюдения находилась в пределах нормальных значений (от 520,0±22,9 до 560,0±40,1 мл/мин*м 2 ).
Величина потребления кислорода у больных с тяжелой преэклампсией без нарушений КОС была 150-180 мл/мин*м 2 , что соответствует нормальным показателям (табл.7). Однако в группе больных с метаболическими нарушениями в первые сутки наблюдения потребление кислорода и коэффициент экстракции кислорода были достоверно ( p <0,05) выше, чем в контрольной (иПО 2 217,0±23,6 против 137,7±18,2; КЭО 2 44,4±8,7 против 26,0±3,7) (рис.3).
Таблица 7
Показатели гемодинамики и баланса кислорода у больных 1Б, 2Б и контрольной групп, M±m
| Группы | Сутки > | АД ср, мм рт.ст. | СИ, мл/мин*м 2 | ОПСС, дин*с*см -5 | иДО 2, мл/мин*м 2 | иПО 2 , мл/мин*м 2 | КЭО 2 , % |
|---|---|---|---|---|---|---|---|
| 1Б (n=10) | 1 | 80,0±11,1 | 3,46±1,20 | 1233±264 | 504,9±31,6 | 151,0±19,1 | 29,9±4,1 |
| 3 | 85,8±11,2 | 3,87±1,33 | 1209±187 | 533,5±49,4 | 183,0±17,6 | 34,3±6,0 | |
| 5 | 78,3±13,3 | 3,60±1,06 | 1141±206 | 570,0±56,3* | 166,5±20,4 | 29,0±5,1 | |
| 2Б (n=10) | 1 | 98,7±10,3 | 3,49±0,72 | 1333±327 | 488,8±57,3 | 217,0±23,6** | 44,4±8,7** |
| 3 | 88,6±12,8 | 3,99±1,01 | 1177±213 | 618,4±33,5** | 235,0±16,8** | 38,0±4,6 | |
| 5 | 97,2±6,4 | 4,09±1,13 | 1283±170 | 654,5±50,9* | 242,8±18,2** | 37,1±5,5* | |
| 3Контрольная(n=22 ) | 1 | 82,4±8,4 | 3,32±0,78 | 1155±161 | 520,0±22,9 | 137,7±18,2 | 26,0±3,7 |
| 3 | 91,6±7,3 | 3,09±0,42 | 1187±182 | 540,0±38,4 | 144,5±20,3 | 28,7±4,3 | |
| 5 | 89,1±10,2 | 3,18±0,55 | 1196±123 | 560,0±40,1 | 161,8±13,8 | 24,5±3,9 |
* - достоверные различия с первыми сутками в группе, p<0,05
** - достоверные различия с контрольной группой, р<0,05
После инфузионной терапии ГЭК и реамберином потребление кислорода у больных 2Б группы еще больше возростало, но уменьшился коэффициент экстракции кислорода (табл. 7, рис.4), что является благоприятным признаком и отражает положительную динамику. Коэффициент экстракции кислорода у больных 1Б и контрольной групп был в пределах нормальных значений. У родильниц 2Б группы КЭО 2 в 1-е сутки достоверно выше, чем в контрольной группе. Но на фоне проводимой терапии, при повышении доставки и потребления кислорода, КЭО 2 снижался к 5 суткам. Величина сердечного индекса у больных всех трех групп колебалась в пределах нормальных значений, достоверных отличий между группами выявлено не было.
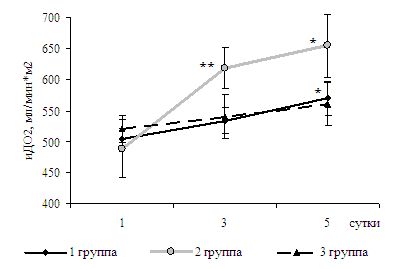
Рис. 3. Динамика индекса доставки кислорода у родильниц 1Б, 2Б и контрольной групп, M ± m. * - достоверные различия с первыми сутками в группе, p<0,05. ** - достоверные различия с контрольной группой, р<0,05.
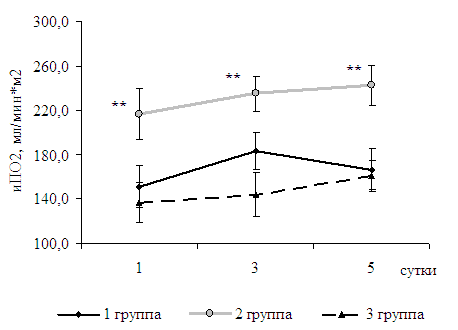
Рис.4. Динамика индекса потребления кислорода у родильниц 1Б, 2Б и контрольной групп, M ± m. * - достоверные различия с первыми сутками в группе, p<0,05.** - достоверные различия с контрольной группой, р<0,05
Общее периферическое сосудистое сопротивление у больных с преэклампсией было выше, чем в контрольной группе, но эти изменения не имели достоверный характер.
Выявлено, что у больных 1Б и 2Б групп доставка кислорода после инфузии ГЭК и реамберина увеличивается. Однако значение потребления кислорода изменяется только в группе больных с нарушениями КОС: в течение всего времени наблюдения оно достоверно выше, чем в контрольной группе и имеет тенденцию к увеличению.
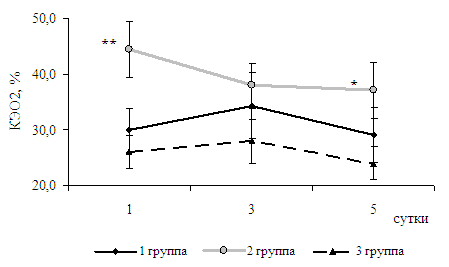
Рис.5. Динамика коэффициента экстракции кислорода у родильниц 1Б, 2Б и 3(К) групп, M ± m . * - достоверные различия с первыми сутками в группе, p<0,05. ** - достоверные различия с контрольной группой, р<0,05.
У больных 1Б и 2Б групп исходно отмечается значительная гипергидратация – объем ОВО увеличен более чем на 15% по сравнению с контрольной группой в основном за счет интерстициальной жидкости (табл.7). Увеличение ИЖ составляет 20% для больных 4.1 группы и 25% для 4.2. У больных 1Б и 2Б групп отмечена относительная гиповолемия – по сравнению с контрольной группой ОЦК снижен на 10-15%. После инфузии ГЭК в 1Б группе наблюдается достоверное снижение объема ИЖ, и к 5 суткам он сопоставим с данными в контрольной группе. ОЦК у больных 1Б группы после инфузии ГЭК имеет тенденцию к увеличению, хотя ограничения методики не позволяют выявить достоверных закономерностей. В 2Б группе после комбинированного применения ГЭК и реамберина также отмечается положительная тенденция – ИЖ и ОВО достоверно уменьшаются к 5 суткам, величина ОЦК соответствует показателю в контрольной группе.
У родильниц с тяжелой преклампсией без нарушений КОС инфузия гидроксиэтилированного крахмала в 1-2-е сутки после родоразрешения уменьшает содержание общей воды организма, внеклеточной и интерстициальной жидкости, увеличивает доставку кислорода. У родильниц с тяжелой преэклампсией и метаболическим ацидозом комбинированная инфузионная терапия гидроксиэтилированным крахмалом и реамберином в 1-2-е сутки послеродового периода приводит к увеличению доставки и потребления кислорода, уменьшению интерстициальной гипергидратации и нормализации кислотно-основного состояния.
ОБСУЖДЕНИЕ РЕЗУЛЬТАТОВ И ЗАКЛЮЧЕНИЕ
При нормально протекающей беременности на первые сутки после родоразрешения общее количество воды в организме по нашим данным на 5,92± 1,34 л больше, чем у небеременных. Увеличено содержание внеклеточной жидкости, как за счет интерстициального компонента, так и ОЦК. Полученные данные согласуются с имеющимися в литературе сообщениями, где показано, что увеличение ОВО в поздних сроках беременности и раннем послеродовом периоде составляет около 6 л ( Scardo J . A ., 2000). По данным Hytten и Томас, за время беременности ОВО увеличивается на 7,76 л . Хотя общее содержание воды в организме увеличивается на 7- 9 л ( Абрамченко В. В., 2000) , при нормально протекающей беременности отеков не возникает. Это происходит за счет дилятации артериол, увеличения емкости сосудистого русла. Такие изменения баланса воды в организме можно расценить как физиологические.
В ходе нашего исследования выявлено, что у родильниц с тяжелой преэклампсией в течение всего времени наблюдения сохраняется повышенное содержание общей воды организма; показатели внеклеточной и интерстициальной жидкости оставались достоверно выше по сравнению с контрольной группой.
Увеличение интерстициальной жидкости при тяжелой преэклампсии описано как феномен «третьего водного сектора». «Третий водный сектор» формируется за счет секвестрации жидкости на периферии, а также увеличения жидкости в плаценте, околоплодных водах, в самом плоде (Зильбер А.П., Шифман Е.М., 1997 ) . При преэклампсии, эклампсии происходит нарушение механизмов адаптации за счет гемодинамических, метаболических, коллоидно-осмотических расстройств. Гиповолемия, характерная для тяжелой формы преэкалмпсии, является одним из мощных стимулов избыточной секреции АДГ и увеличения ретенции жидкости.(Р ед. В.И. Кулакова.- 2000).
У больных с преэклампсией мы наблюдали незначительное увеличение ВКЖ. Известна и безотечная форма (у 32% больных) эклампсии, которая является наиболее опасной в прогностическом плане. Перинатальная смертность у таких женщин значительно выше, чем у беременных с преэклампсией, протекающего на фоне выраженного отечного синдрома (Серов В.Н., 2002; Lopot F , 2001) .
При преэклампсии интерстициальная гипергидратация развивается вследствие резкого увеличения проницаемости эндотелия для белка. В условиях эндотелиального повреждения жидкость не в состоянии длительно удерживаться в сосудистом русле ( Мороз Б.Б., 2001) . Вследствие интерстициального отека легких происходит более раннее экспираторное закрытие дыхательных путей, гиповентиляция обширных зон легких, увеличение шунтирования крови, усугубление гипоксии, что ведет к развитию ОПЛ.
Выявленный в ходе нашего исследования эффект нормализации КОС у больных с тяжелой преэклампсией при использовании реамберина согласуется с литературными данными. Ряд авторов (Исаков В.А., с соавт., 2001) в своих исследованиях показали эффективность реамберина у больных в критических состояниях за счет антигипоксического, антиоксидантного действия препарата. Основной фармакологический эффект реамберина обусловлен способностью усиливать компенсаторную активность аэробного гликолиза, снижать степень угнетения окислительных процессов в цикле Кребса в условиях гипоксии с увеличением содержания АТФ и креатинфосфата. Реамберин активирует антиоксидантную систему ферментов и тормозит процессы перекисного окисления липидов в ишемизированных органах (Оболенский С.В., 2003). Таким образом, нормализацию КОС у больных 2Б группы можно объяснить не только за счет увеличения доставки кислорода на фоне инфузионной терапии, но и непосредственным влиянием реамберина на метаболические процессы в тканях.
По результатам нашего исследования, у родильниц 2Б группы исходно выявлены низкая доставка кислорода, высокое потребление, высокий коэффициент экстракции кислорода, низкая сатурация венозной крови. В результате лечения мы наблюдаем увеличение доставки кислорода с параллельным увеличением потребления, что может свидетельствовать о патологической зависимости потребления кислорода от доставки и формировании кислородной задолженности в тканях ( Shoemaker W . C ., et al .- 1992). В дальнейшем в ходе терапии доставка и потребление кислорода достигают оптимального для данной группы больных уровня, коэффициент экстракции кислорода снижается, уменьшается тканевая гипоксия. Как следствие этого мы наблюдаем нормализацию рН крови и буферной емкости, увеличение сатурация венозной крови.
Комбинированное применение ГЭК и реамберина позволило сочетать положительные эффекты обоих препаратов: увеличить доставку кислорода путем нормализации внутрисосудистого объема, уменьшения интерстициальной гипергидратации раствором ГЭК и улучшить оксигенацию тканей за счет антигипоксического и антиоксидантного действия реамберина.
ЗАКЛЮЧЕНИЕ
Проведенное комплексное исследование позволило выявить ведущие звенья водно-секторальных нарушений в послеродовом периоде у родильниц с преэклампсией различной степени тяжести. На этой основе были разработаны алгоритмы инфузионной терапии в зависимости от степени тяжести преэклампсии, вида дисгидрии и кислотно-основного статуса.
Одним из наиболее важных компонентов терапии является скорейшая нормализация распределения жидкости и коррекция метаболических нарушений. Ликвидация водно-секторальных и метаболических нарушений в раннем послеродовом периоде у родильниц с преэклампсией не решает всех проблем у больных в критических состояниях, но является обязательным условием успешной терапии.
Применение на практике разработанных алгоритмов инфузионной терапии с учетом показателей баланса водных секторов и кислотно-основного статуса способствовало улучшению результатов лечения, снижению сроков пребывания в послеродовом периоде родильниц с преклампсией в отделении интенсивной терапии на 14% .
ВЫВОДЫ
• При неосложненной беременности объем общей воды организма в раннем послеродовом периоде на 5,92± 1,34 л больше, чем у небеременных за счет равномерного увеличения всех водных секторов.
• У больных с преэклампсией средней степени тяжести содержание внеклеточной и интерстициальной жидкости в 1-е сутки после родоразрешения больше, чем у здоровых родильниц на 18% и 32% соответственно; к 5 суткам послеродового периода отмечается нормализация объемов внеклеточной и интерстициальной жидкости. У больных с тяжелой преэклампсией к 5 суткам после родоразрешения сохраняется увеличение общей воды организма (на 11%), внеклеточной (на 33%) и интерстициальной жидкости (на 42%) по сравнению с контрольной группой.
• У больных с тяжелой преэклампсией без нарушений кислотно-основного состояния инфузия гидроксиэтилированного крахмала в 1-е сутки после родоразрешения уменьшает содержание общей воды организма к 5 суткам послеродового периода на 20%, внеклеточной жидкости на 28%, интерстициальной жидкости на 25%, увеличивает доставку кислорода с 504,9 + 31,6 мл/мин*м 2 до 570,0 + 56,3 мл/мин*м 2 .
• У родильниц с тяжелой преэклампсией и метаболическим ацидозом комбинированная инфузионная терапия гидроксиэтилкрахмалом и реамберином в 1-е сутки послеродового периода приводит к увеличению доставки кислорода с 488,8 + 57,3 мл/мин*м 2 до 654,5 + 50,9 мл/мин*м 2 , потребления кислорода с 217,0 + 23,6 мл/мин*м 2 до 242,8 + 18,2 мл/мин*м 2 , уменьшению интерстициальной гипергидратации на 26% и нормализации кислотно-основного состояния.
ПРАКТИЧЕСКИЕ РЕКОМЕНДАЦИИ
1. Метод биоимпедансной спектрометрии может быть рекомендован для оценки водно-сектрального баланса в послеродовом периоде у родильниц с преэклампсией.
2. Для предупреждения развития критических состояний в послеродовом периоде у родильниц с преэклампсией необходимо обследование, включающее оценку центральной гемодинамики, состояния водных секторов, биохимического состава плазмы крови, рентгенологическое обследование органов грудной клетки.
3. Родильницам с преэклампсией без нарушений кислотно-основного состояния в состав инфузионной терапии целесообразно включить гидроксиэтилироанный крахмал с целью нормализации водных секторов, улучшения доставки и потребления кислорода.
4. У родильниц с преэклампсией и метаболическим ацидозом инфузионная терапия включает гидроксилированный крахмал и реамберин с целью коррекции водно-секторальных изменений, улучшения доставки и потребления кислорода и нормализации метаболизма. На первые сутки после родов рекомендуем последовательно внутривенно капельно вводить 6% раствор гидроксиэтилированного крахмала в дозе 5 мл/кг со скоростью 5 мл/мин и раствора реамберина в дозе 5 мл/кг - 4 мл/мин.
ПУБЛИКАЦИИ
• Назаров Б., Новиков В., Ручкин А. Современная фармакотерапия гестоза (тяжелой формы токсикоза беременности). // V Российский национальный конгресс «Человек и лекарство». М. 1998. С. 149
• Галушка С.В., Назаров Б.Ф., Власенко А.В., Мещеряков Г.Н., Митрохин А.А. Оценка дисбаланса водных секторов у больных с гестозом.// «Анестезиология и реаниматология» №6. 2003. С.35 – 38.
• Галушка С.В., Назаров Б.Ф., Власенко А.В., Митрохин А.А. Волемические нарушения при тяжелых гестозах. // Альманах анестезиологии и реаниматологии №3, М. 2003 г. С. 21
• Диагностика водно-секторальных нарушений при лечении беременных с преэклампсией и эклампсией. Современные технологии в анестезиологии и реаниматологии. // Материалы конгресса анестезиологов-реаниматологов Центрального федерального округе. М. 2003 г. С. 119
• Мороз В.В., Галушка С.В., Власенко А.В., Митрохин А.А., Назаров Б.Ф. Некоторые аспекты критических состояний в послеродовом периоде. // «Анестезиология и реаниматология» №6, 2004 г. С. 41- 44;
• Галушка С.В., Назаров Б.Ф., Власенко А.В., Митрохин А.А. Волемические нарушения при тяжелых гестозах. // Альманах анестезиологии и реаниматологии. №3. Материалы 4-й сессии МНОАР. М. 2003г. С.21
• Галушка С.В., Назаров Б.Ф., Власенко А.В. Применение растворов гидроксиэтилкрахмала и реамберина в комплексном лечении тяжелого гестоза. // Анестезиология и реаниматология №6. М. 2004 г. С. 44 – 47;
• Галушка С.В., Назаров Б.Ф. Применение растворов гидроксиэтилкрахмала в коррекции вводно-секторальных нарушений у больных с гестозами. // XI российский национальный конгресс «Человек и лекарство» 2004 г. М. С.605;
• Галушка С.В., Назаров Б.Ф. Применение препаратов гидроксиэтилкрахмала при коррекции вводно-секторальных нарушений у родильниц с гестозом. // Альманах анестезиологии и реаниматологии. Материалы 4-й сессии МНОАР. М . 2004 г С.13
• Мороз В.В., Щербакова Л.Н., Назаров Б.Ф., Галушка С.В., Молчанова Л.В. Реамберин и гидроксиэтилкрахмал при лечении преэклампсии в послеродовом периоде. // XII Российский национальный конгресс «Человек и лекарство». М. 2005 г., с. 473 - 474
• Мороз В.В., Шербакова Л.Н., Назаров Б.Ф., Галушка С.В., Молчанова Л.В. Реамберин и гидроксиэтилкрахмал при лечении преэклампсии в послеродовом периоде. // XII Российский национальный конгресс «Человек и лекарство» М. 2005 г
• Назаров Б.Ф., Щербакова Л.Н., Галушка С.В., Молчанова Л.В. Изменение некоторых показателей плазмы крови при преэклампсии и эклампсии беременных. // «Альманах анестезиологии и реаниматологии» №5. Материалы 6-й сессии МНОАР. 2005. - С. 30.